сколько стоит эко, Как насчет ребенка из пробирки? ЭКО В Турции
Как и у всех живых существ, размножение является чрезвычайно важным и инстинктивным состоянием человека. Особенно у лиц среднего возраста эта мотивация усиливается и желание иметь ребенка становится непреодолимым. Заводить детей не так просто, как кажется, наоборот, этот процесс очень ответственный и пары пытаются размножаться на сроке иногда до 1 года. Вот где размножение становится затруднительным, не может произойти и т. д. В некоторых случаях результатом является бесплодие. Проблема бесплодия, которая может присутствовать у одной или у обеих пар, называется бесплодием. Бесплодие, являющееся крайне печальной ситуацией в счастливом браке, может вызвать у человека чувство неполноценности, потерю уверенности в себе и последующий психологический коллапс.
Причины мужского бесплодия
Бесплодие это состояние, которое может быть вызвано многими факторами, но среди наиболее важных причин мужского бесплодия выделяют аномальную выработку сперматозоидов, аномальные функции сперматозоидов и морфологические нарушения. Образ жизни людей также может влиять на эти факторы и усугублять их.
- Снижение количества или подвижности сперматозоидов
- Структурные дефекты сперматозоидов
- Отсутствие сперматозоидов в сперме (азоспермия)
- Неспособность сперматозоидов эякулировать в мочевой пузырь
- гормональные нарушения
- Предыдущее лечение рака
- Различные инфекции
- Дефицит гормона тестостерона
- стресс
- Табак и изделия из него и употребление алкоголя, нездоровый образ жизни
- Такие заболевания, как гонорея и сифилис
- Неопущение яичка при рождении
И т.д. Причины, которые могут вызвать бесплодие у мужчин.
Причины бесплодия у женщин
Наиболее важной причиной проблемы бесплодия у женщин является частичная или полная непроходимость маточных труб. Эти трубки образуют канал яичника в матке, и во время оплодотворения сперматозоиды проходят через этот канал и достигают яйцеклетки. Если трубы закупорены, сперматозоиды не могут пройти через канал, поэтому оплодотворение не может произойти. Наиболее важной причиной проблемы бесплодия у женщин является закупорка маточных труб. Кроме того, бесплодие вызывают различные причины, некоторые из которых следующие:
- Проблемы с яичниками
- Трубки сломаны или не работают должным образом
- поликистозный над
- Щитовидная железа и гормональные нарушения
- Некоторые врожденные или врожденные нарушения
- Преждевременная менопауза из-за отсутствия яйцеклеток
- Аномалии матки , дилатация матки, миома матки, внематочные опухоли
- Состояния избыточного веса, такие как недоедание, ожирение
- Лечение рака (лучевая терапия, химиотерапия)
- Злоупотребление табаком и изделиями из него, алкоголем, кофеином
- Нерегулярный менструальный цикл,
- нарушения иммунной системы
- Некоторые инфекции, передающиеся половым путем, заболевания, полная или частичная непроходимость маточной трубы
- Диабет
- аллергические причины
- пролактин (молочный гормон)
Иногда причины бесплодия у женщин не могут быть точно установлены. В таких случаях эта ситуация в основном не очень серьезная и возникает из-за мелких проблем, возникающих с обеих сторон. При таких необъяснимых проблемах бесплодия пары могут со временем спонтанно завести детей.
Что такое ЭКО?
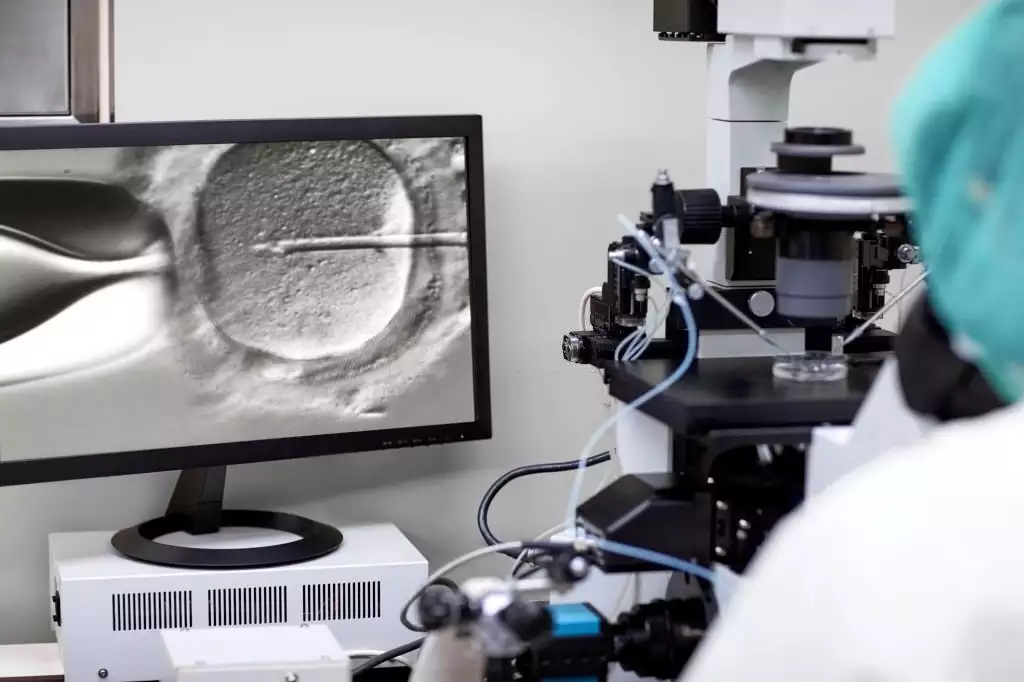
Экстракорпоральное оплодотворение, которое применяется в качестве вспомогательного репродуктивного метода при бесплодии у одной или обеих пар, в случае, если яйцеклетка и сперматозоиды не могут нормально сойтись, эмбрион не может сформироваться или сформировавшийся эмбрион не может прикрепиться к матка, сперма и яичники собираются из организма и оплодотворяются в лабораторных условиях, в результате чего получается эмбрион. Может выражаться в завершении беременности путем помещения эмбриона в матку.
ЭКО; Экстракорпоральное оплодотворение, интрацитоплазматической инъекцией спермы или вспомогательной репродуктивной техникой или микроинъекцией. Разница между этими техниками заключается в разнице в способах оплодотворения. В методе микроинъекции сперматозоиды вводятся непосредственно в яйцеклетку через микропипетку. Эта техника привела к очень хорошим результатам в лечении бесплодия, вызванного мужскими проблемами. В случаях, когда в сперме нет сперматозоидов или существующие сперматозоиды не могут выйти, используются методы, называемые TESE и TESA. При методе TESA в тех случаях, когда закупорены семявыводящие пути мужчины, с помощью иглы извлекают ткань из яичек, и яйцеклетку оплодотворяют спермой, полученной из этих тканей. В методе TESE ткань берется непосредственно из яичек, производится поиск сперматозоидов, при этом процесс поиска и оплодотворения сперматозоидов значительно упрощается, а при методе TESE яички повреждаются гораздо меньше. Когда этот процесс выполняется с микро, он называется микро TESE.
Зачем делают ЭКО?
- Если вы не забеременели, несмотря на 3 прививки
- Если маточные трубы закупорены с двух сторон
- Эндометриома на медицинском языке - В случаях, когда лечение безрезультатно из-за распространенности шоколадных кист, называемых эндометриозом в матке
- В случае, если количество сперматозоидов низкое или нулевое, или если активность сперматозоидов сильно нарушена
- Если беременность не может быть достигнута, несмотря на испробованное множество методов лечения, то есть в случае необъяснимого бесплодия.
- Истории неудачных беременностей
- Уменьшение количества яичников в матке
- Различные гормональные нарушения
Этапы лечения
Стандартное лечение экстракорпоральное оплодотворение состоит из разных этапов, которые связаны между собой и должны очень тщательно регулироваться. Результат каждого этапа считается критерием успешности следующего этапа. Например, соответствующее количество и качество яйцеклеток, полученных во время применения, принимается в качестве важного критерия для оплодотворения и следующей стадии развития эмбриона.
ЭКО в Турции
Спустя 11 лет после первого применения в мире, 18 апреля 1989 года в нашей стране родился первый ребенок ЭКО. С того времени до конца 1990-х годов он оставался методом лечения. Его проводили всего в нескольких больницах в крупных городах, таких как Стамбул, Анкара и Измир, но он не был широко известен в обществе. Большую роль в этом сыграл тот факт, что бесплодие, другими словами, бесплодие считается табу среди людей из-за устройства турецкого общества. С начала 2000-х годов он превратился в гигантский сектор, в котором ежегодно проходят лечение и рожают более 45 000 пар с инвестициями частного сектора и участием средств массовой информации.
Когда мы смотрим на статистические значения, текущий центр экстракорпоральное оплодотворение и количество процедур экстракорпоральное оплодотворение, мы входим в десятку лучших стран мира и являемся одной из последних стран в международном рейтинге. В Турции насчитывается около 120 частных и государственных лечебных центров ЭКО. Таким образом, конкуренция между центрами растет день ото дня. В частности, правила, разработанные Министерством здравоохранения, и практические руководства, созданные профессиональными ассоциациями, а также ограничения на методы применения и количество переносимых эмбрионов пытаются реализовать с использованием передового технологического оборудования и передовых медицинских протоколов. Таким образом, процедуры экстракорпорального оплодотворения и их применения выполняются с использованием самых высоких стандартов медицинских технологий, с самыми передовыми и высокими показателями успеха.
Оценка пары - Стимуляция яичников - Формирование эмбриона
В результате необходимых обследований и анализов планируется соответствующее лечение, а на втором этапе применяется наружная гормональная терапия, обеспечивающая развитие подходящего для лечения количества яйцеклеток. На этом этапе, который называется индукцией овуляции, целью является получение более одной яйцеклетки путем применения определенного рецепта препарата. Хотя среди специалистов часто используются некоторые протоколы, дозы препарата должны применяться индивидуально для успешной индукции овуляции, потому что одна и та же доза препарата может давать совершенно разные результаты у разных людей и, следовательно, при разном метаболизме. По этой причине получение необходимого и подходящего количества яйцеклеток без нарушения физиологии клиентки при лечении экстракорпоральное оплодотворение действительно требует знаний и опыта.
Недавние исследования показывают, что фармакогенетика (отрасль науки, изучающая различные эффекты фармакологических препаратов параллельно с изменениями в генетической структуре человека) может быть очень полезной при определении индивидуальных доз препаратов. Другими словами, тесты на генетическую восприимчивость, которые будут проводиться перед использованием лекарств в будущем, позволят человеку определить количество доз и методы введения, чтобы гарантировать, что человек может извлечь пользу из лекарства на самом высоком уровне и быть более эффективным. В соответствии с этими результатами будет использоваться метод лечения.
Еще одним важным достижением, которое мы можем отметить, является разработка препаратов, способных сохранять свою эффективность в течение длительного времени. В современных методах лечения пациенту необходимо ежедневно принимать гормон развития яйцеклетки в определенной дозе, чтобы произошло развитие яйцеклетки. Недавно разработанные препараты направлены на то, чтобы позволить пациенту применять эту процедуру один или два раза во время лечения, а не ежедневно. Если такие препараты, которые в настоящее время находятся в стадии испытаний, будут приняты в программы лечения в короткие сроки, ожидается, что это значительно повысит комфорт пациентов.
Гормональные препараты используются для стимуляции яичников. Для этого примерно за две недели до лечения применяют подавляющие гормоны. Человек может нанести эти гормоны на подкожную область самостоятельно. После супрессивного лечения пациентку с менструацией вызывают на 3-й день менструации, проводят анализы крови и УЗИ, начинают прием гормональных препаратов для стимуляции развития яйцеклеток, обеспечивают поддержку фолиевой кислотой и цинком для предотвращения возможных нарушений в нервной системе. Кроме того, при необходимости пациентам назначают краткосрочную антибактериальную терапию. Целью этих процедур является получение гораздо большего количества яйцеклеток, а затем и большого количества эмбрионов, чтобы максимизировать шансы на беременность. Дозы используемых препаратов и продолжительность их применения различаются для каждого пациента. Эта женщина определяется в зависимости от возраста клиента, уровня гормонов в крови, количества яйцеклеток, результатов предыдущего лечения и индекса роста/веса.
Наиболее часто применяемыми протоколами являются короткие, ультракороткие, антагонистические и длинные протоколы. Какой из них наиболее подходит человеку, решается после первого осмотра. После начала приема препаратов через равные промежутки времени проводятся анализы крови и УЗИ для наблюдения за развитием яйцеклетки, это может занять примерно 10-14 дней. При достижении желаемого размера яйцеклетки и толщины внутренней стенки матки (стенки матки) делают раскалывающую инъекцию и через 34-36 часов после этого начинают сбор яйцеклетки. Однако есть ситуация, которую нельзя игнорировать. Яйцеклетки обнаруживаются не в каждом фолликуле , называемом яйцеклеткой на УЗИ . Особенно у пациентов с 1-2 яйцеклетками ( фолликулами ), видимыми на УЗИ, яйцеклетки не могут быть получены в процессе сбора яйцеклеток. Иногда происходит обратное, и у пациенток с более чем одним фолликулом может быть получено больше яйцеклеток, чем ожидается, так как не все из них можно подсчитать на УЗИ. В другом случае это скорость оплодотворения яиц. В среднем этот показатель составляет 70-80%. То есть 7-8 из 10 яйцеклеток оплодотворяются. Однако в некоторых редких случаях ни одна из яйцеклеток не оплодотворяется и процесс переноса не происходит. Эта ситуация разъясняется паре, и лечение прекращается.
Стимуляция яичников
Третий этап, когда период созревания завершен, представляет собой этап сбора развивающихся яйцеклеток в условиях операционной на втором этапе, оценки яйцеклеток, взятых в лабораторных условиях, и объединения их со сперматозоидами, взятыми в тот же день. Сбор яйцеклеток (OPU-сбор ооцитов) представляет собой операцию, выполняемую вагинально с помощью иглы, присоединенной к ультразвуковому датчику (USG) через 34-36 часов после введения иглы для разбивания яйцеклеток. Применяется под местной или общей анестезией. Если необходимо провести общую анестезию, пациент не должен ничего есть или пить после 24 часов накануне вечером. Каждый фолликул в яичниках эвакуируют по одному с помощью иглы под контролем вагинального УЗИ и берут в стерильные пробирки. Фолликулярную жидкость в пробирках исследуют под микроскопом в эмбриологической лаборатории и выясняют, есть ли в ней яйцеклетка. Если яйцеклетка не обнаружена с первого раза, фолликул промывают, снова подавая жидкость в фолликул, и продолжают поиск яйцеклетки, вновь опорожняя ее. После того, как яйцеклетка найдена, она передается другим фолликулам. Сбор и отбор яиц занимает около 10-30 минут. Иногда нет никакого вреда в приеме соответствующих обезболивающих, так как могут возникнуть боли в паху и животе. В редких случаях могут возникать незначительные кровотечения и инфекции.
Если количество и качество сперматозоидов, взятых у супруга, подходит для оплодотворения полученных яйцеклеток, эти яйцеклетки и сперматозоиды помещаются в ту же камеру в эмбриологической лаборатории и обеспечивается оплодотворение яйцеклетки спермой самого высокого качества, только как при обычной беременности. Если полученные сперматозоиды не подходят для этого процесса по количеству, подвижности и качеству, сперматозоиды, отобранные методом, называемым микроинъекцией, вводят в яйцеклетку по одной. В некоторых случаях, когда в образце спермы, взятом у супруга, отсутствуют сперматозоиды, сперматозоиды получают из тканей, взятых из мужских яичников (семенников), и используют для микроинъекций. С момента забора яйцеклетки и сперматозоиды находятся в лабораторных условиях и в технологических устройствах, называемых инкубаторами, в специальных жидкостях, в среде, близкой к среде организма (которая может обеспечить стандартную температуру и газовое соотношение). Проверки оплодотворения яиц производятся в лаборатории через 16-18 часов после этой аппликации, то есть утром следующего дня. Генетический материал самца и самки образует в яйцеклетке два ядра- предшественника . Эта структура определяется как нормальное оплодотворение, и их помещают в инкубаторы, где они снова выращиваются, чтобы следовать продвинутым стадиям развития эмбриона. Около 70% яйцеклеток, извлеченных в ходе стандартной процедуры ЭКО и считающихся зрелыми, получены в результате нормального оплодотворения. Конечно, этот показатель может варьироваться в зависимости от причин бесплодия супружеских пар, возраста пациентки, качества используемых яйцеклеток и сперматозоидов.

Эмбрионы для переноса
С четвертой стадией пары приближаются к счастливому исходу. На этом этапе оплодотворенные эмбрионы выращиваются с помощью специальных жидкостей и приспособлений, аналогичных физическим условиям в материнской репродуктивной системе, о чем говорилось выше, и отбирается лучший эмбрион. При нормальной беременности эмбрион, который появляется примерно через 4 или 5 дней после того, как яйцеклетка и сперматозоид соединяются и происходит оплодотворение, теперь достигает стадии прикрепления к матке и наступления беременности. Эмбрионы, полученные в лабораториях ЭКО, выращивают аналогичным образом и ежедневно отслеживают их развитие, а эмбрион или эмбрионы с наибольшей вероятностью прикрепления к матке в этот период тщательно отбираются опытными специалистами. Если в результате лечения получены эмбрионы более высокого качества, чем количество, подлежащее переносу, эти эмбрионы могут быть заморожены и храниться в течение пяти лет и могут быть использованы для достижения повторной беременности при соблюдении определенных условий в течение этого срока хранения.
Перенос эмбрионов
На последнем этапе эмбрион с наиболее положительным потенциалом беременности переносится в матку матери с помощью специального катетера, и это самая важная часть лечения. Каким бы крепким ни был эмбрион, если во время трансплантации произойдет какая-либо травма (даже очень незначительная), это может затруднить прикрепление эмбриона к матке. В этом смысле процесс передачи так же важен и важен, как и другие этапы.
Трансплантацию эмбрионов можно проводить на 2-й или 5-й день после оплодотворения. В зависимости от качества эмбриона, количества развивающихся эмбрионов, возраста пациента и диагноза его генетического состава решается день трансплантации. Если все условия подходят и состояние клиента хорошее, процесс перевода вполне годится на 5-й день.